| 11 Février 2015
 Les sentiments dépressifs modérés et transitoires chez les jeunes de 12 à 18 ans sont courants (30 à 45 % en souffrent). Mais la souffrance de l’adolescent peut aussi revêtir la forme d’un épisode dépressif caractérisé (EDC) (prévalence entre 4 et 8 %).
Les sentiments dépressifs modérés et transitoires chez les jeunes de 12 à 18 ans sont courants (30 à 45 % en souffrent). Mais la souffrance de l’adolescent peut aussi revêtir la forme d’un épisode dépressif caractérisé (EDC) (prévalence entre 4 et 8 %).
La HAS a élaboré une recommandation qui a pour objectif d’aider les professionnels de premier recours à repérer et prendre en charge les adolescents qui subissent un EDC. Explications du Dr Francois Bridier*, pédopsychiatre qui a présidé le groupe de travail et du Dr Emmanuel Nouyrigat*, du service des bonnes pratiques professionnelles à la HAS.
Comment repérer les signes d’un épisode dépressif caractérisé ?
Souvent, l’adolescent éprouve des difficultés à exprimer verbalement ce qu’il ressent. Son comportement ou l’apparition de somatisations sont alors davantage révélateurs. Il existe aussi des outils pour repérer l’épisode dépressif caractérisé (EDC) et le risque suicidaire (questionnaires ADRS et TSTS-cafard).
Sur quels critères repose le diagnostic ?
 Le diagnostic d’un EDC – parfois appelé épisode dépressif majeur – repose sur l’association de symptômes d’une souffrance cliniquement significative et d’un retentissement préoccupant sur le fonctionnement du patient.
Le diagnostic d’un EDC – parfois appelé épisode dépressif majeur – repose sur l’association de symptômes d’une souffrance cliniquement significative et d’un retentissement préoccupant sur le fonctionnement du patient.
Les symptômes peuvent être des troubles de l’humeur et du cours de la pensée, des troubles physiques et instinctuels, des cognitions négatives et des idéations suicidaires. S’ils sont au nombre de 5, durent depuis plus de quinze jours de façon constante et permanente et comprennent l’humeur dépressive (ou l’irritabilité) ou la perte d’intérêt (ou de plaisir), alors le diagnostic d’EDC peut être posé.
Existe-t-il des facteurs de risque ?
Certains facteurs de risque existent, même s’ils ne sont pas spécifiques à la dépression ou au suicide. Un adolescent est considéré à risque s’il a des antécédents de souffrance néonatale, de pathologie somatique, de traumatisme ou de troubles psychiatriques. Il en est de même s’il a été victime de discrimination, pour ses orientations sexuelles par exemple. Les mauvaises relations familiales ou sociales, les conflits, les séparations, la mort d’un proche sont aussi des situations à risque. Et certaines sont considérées comme à très haut risque de dépression et de suicide. C’est le cas pour l’adolescent qui vit en foyer, celui qui est déraciné, celui qui a eu affaire à la justice ou qui a été maltraité.
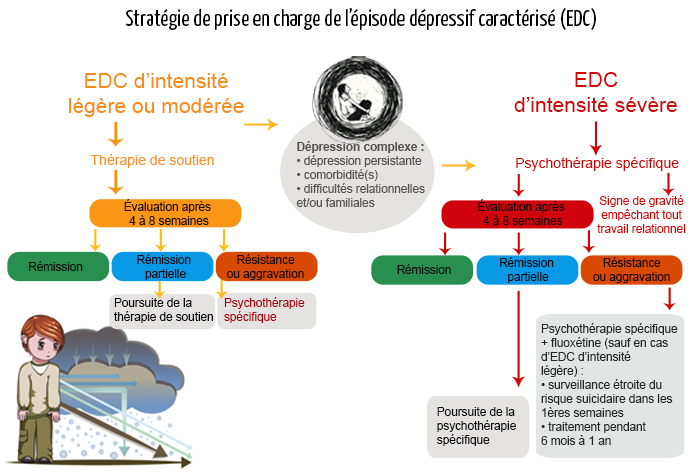
Quels sont les objectifs de la prise en charge ?
Une coordination est nécessaire entre les parents, les professionnels travaillant auprès d’adolescents, les médecins de premier recours et les psychiatres afin de repérer et de prendre en charge précocement l’adolescent dépressif. Les objectifs de soins se situent à deux niveaux.
- L’urgence et le court terme : traiter la crise suicidaire, prévenir le risque suicidaire, diminuer la symptomatologie dépressive et préparer la rémission, améliorer le fonctionnement relationnel et éviter la rupture scolaire.
- Le moyen et le long terme : favoriser la reprise développementale, lutter contre les vulnérabilités et favoriser la résilience à l’âge adulte, limiter les récidives, améliorer le fonctionnement psychique, comportemental et relationnel, mettre en place la prévention secondaire : consolider le développement et favoriser les investissements positifs.
Comment se déroule la consultation ?
L’approche est empathique. L’adolescent, fragile, doit se sentir soutenu et compris. Il est essentiel de le rassurer sur la confidentialité des propos qui seront échangés. Il doit aussi se percevoir comme un individu capable de participer aux décisions quant à sa prise en charge. La consultation comprend quatre phases.
- Phase 1 : l’adolescent est reçu en présence des parents. La famille est impliquée afin qu’elle témoigne de son histoire, de la dynamique familiale et des comportements symptomatiques qu’elle a repérés.
- Phase 2 : l’adolescent consulte seul. Cette phase a pour but de lui donner la possibilité de se livrer sans témoins, de révéler sa souffrance et les détails de sa vie relationnelle et affective et de ses conduites à risques.
- Phase 3 : l’examen somatique. Il est réalisé sans la présence des parents, avec leur accord. Cet examen peut être reporté en cas de problématique d’emblée psychique.
- Phase 4 : la restitution à l’adolescent et à sa famille. Les éléments recueillis sont restitués avec tact. Puis, des objectifs thérapeutiques et une stratégie de soin sont définis de façon adaptée à l’âge développemental et aux circonstances.
Dans quels cas le recours au psychiatre ou l’hospitalisation doivent-ils être envisagés ?
L’adolescent sera orienté vers un (pédo)psychiatre si un diagnostic clair de gravité ou de complexité est établi. Il en sera de même si la demande est formulée par le patient ou son entourage. Une hospitalisation peut s’imposer lorsqu’un suivi ambulatoire suffisamment structuré est impossible ou s’il existe un risque sérieux de passage à l’acte auto ou hétéro-agressif. De même, elle doit être envisagée devant une forme sévère d’EDC ou en cas de contexte sociofamilial défavorable.
Quelle est la place des médicaments dans la prise en charge ?
La prescription d’un antidépresseur (fluoxétine) est rarement indiquée. Elle se justifie en cas de résistance ou d’aggravation après 4 à 8 semaines de psychothérapie. En début de traitement, une surveillance du risque suicidaire s’impose. Une psychothérapie adaptée est toujours associée au traitement médicamenteux.
* Propos recueillis par Arielle Fontaine – HAS
